肝臓・胆のう・膵臓の病気
その多くは生活習慣病による脂肪肝や飲酒が原因ですが、薬剤性肝障害、ウイルス性肝炎、自己免疫性肝炎、原発性胆汁性胆管炎等と診断されることもあります。
適切な治療を行うことにより正常化することもあり、肝機能異常を指摘された方は、肝臓専門医による診療をお勧めします。
B型肝炎
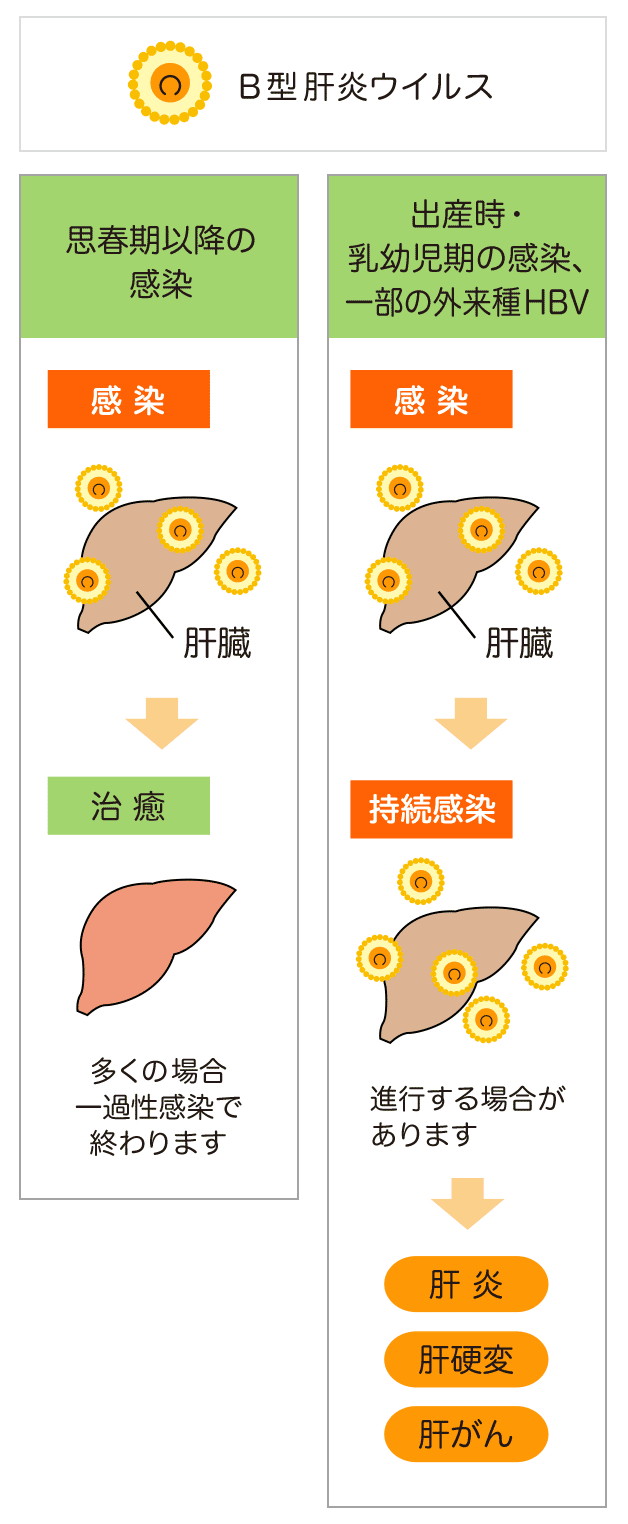
B型肝炎はB型肝炎ウイルス(HBV)が血液・体液を介して感染して起きる肝臓の病気です。
HBVは感染した時期、感染した時の状態によって、一過性の感染に終わるもの(一過性感染)とほぼ生涯にわたり感染が継続するもの(持続感染)とに大別されます。
思春期以降にHBVに感染すると、多くの場合一過性感染で終わります。HBVの持続感染は、HBV感染者である母親からの出産時の感染かもしくは乳幼児期に何らかの理由でHBVが体内に侵入したことが原因で起こります。
また従来は健康な人に発症した急性B型肝炎は慢性化しないといわれてきましたが、近年ジェノタイプA型と呼ばれる外来種のHBVに感染すると慢性化を起こすことも知られています。
B型慢性肝炎患者のHBVは基本的に完全排除することはできません。C型慢性肝炎の場合にはインターフェロン療法、あるいは最近では直接作用型抗ウイルス薬の内服治療により高率にウイルスの完全排除が期待できますが、HBVに対してはインターフェロンを用いても、後述の核酸アナログ製剤を用いてもウイルスの完全排除は期待できません。
これがHBVに対する治療とHCVに対する治療の根本的な違いです。これをふまえてB型慢性肝炎の治療をしなければなりません。
B型慢性肝炎に対する有効な抗ウイルス薬は、インターフェロン(注射薬)と核酸アナログ製剤(内服薬)の2剤に大きく分けられます。
大まかには、インターフェロンは一般に年齢が35才程度までの若年者で肝炎の程度の軽い人、核酸アナログ製剤は 35才以上の非若年者、35才以下であっても肝炎の進行した人に対して投与を行います。
核酸アナログ製剤は、直接薬の力でHBVの増殖を抑えて肝炎を沈静化させます。核酸アナログ製剤の問題点は、薬剤耐性株(変異株)と呼ばれる核酸アナログ製剤が効かないHBVが出現することです。
しかし最新の核酸アナログ製剤は、薬剤耐性株の出現頻度は非常に低いと言われており比較的安全に核酸アナログ製剤が使用できるようになりました。
ただし、最新の核酸アナログ製剤を長期間使用した場合の安全性についてはまだ明らかにはなっておらず、今後も注意深く経過観察する必要があります。
現在当院ではB型肝炎ウイルスキャリアの方を多数フォローしています。
その中で治療を要したのは、インターフェロン治療例が2例(2例ともセロコンバージョン成功)、現在、核酸アナログを内服している方は34例です(再活性化予防のための3例を含む)。
C型肝炎
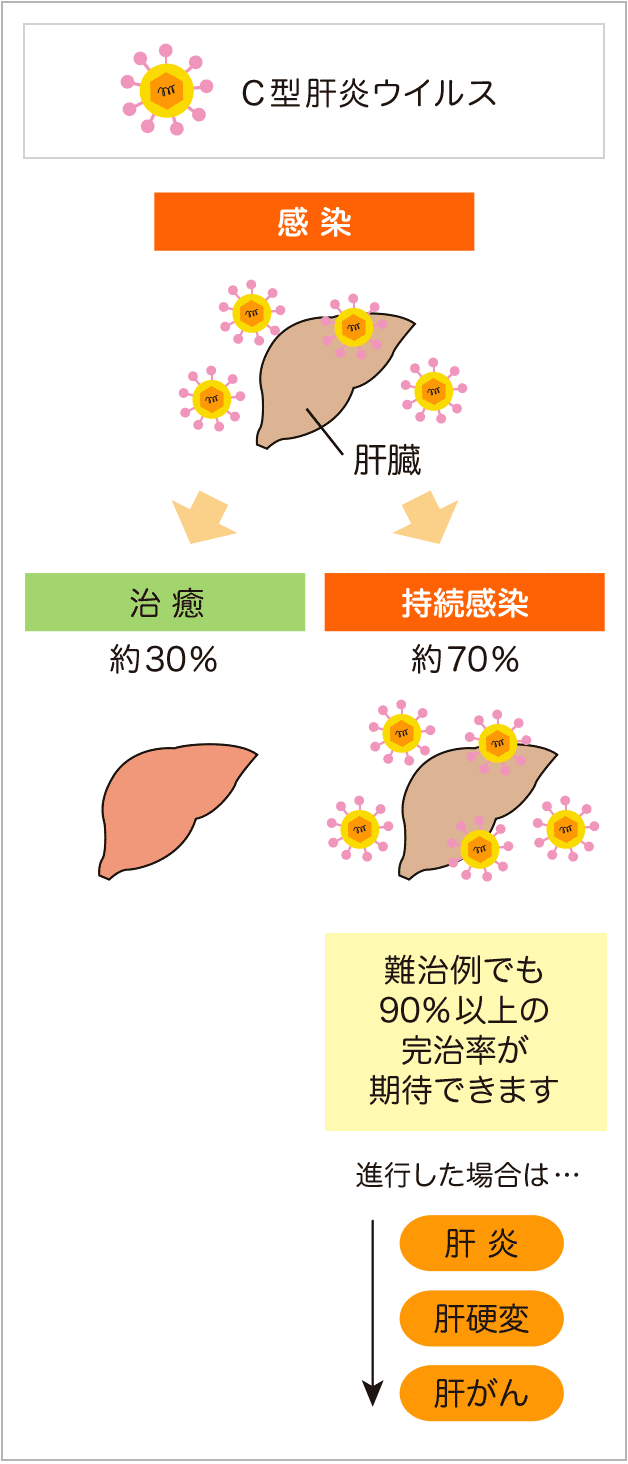
C型肝炎とはC型肝炎ウイルス(HCV)の感染により起こる肝臓の病気です。
HCVに感染すると約70%の方が持続感染し、慢性肝炎、肝硬変、肝がんと進行します。現在日本では150~200万人のHCV感染者がいると考えられています。
C型慢性肝炎に対する治療は、C型肝炎ウイルス(HCV)を体から排除することが目標となります。
1992年以降、わが国ではインターフェロンという注射薬をベースにした治療が行われてきました。
その後、投与期間の延長やリバビリンという飲み薬を併用することで、より高い効果が期待できるようになりました。
2003年にはペグインターフェロンという週1回の注射ですむ薬剤も開発されました。しかし、インターフェロンやリバビリンには様々な副作用があり治療効果も十分とは言えませんでした。
しかし2011年よりHCVそのものを直接こわすことができる薬剤(直接作用型抗ウイルス薬)が続々と開発され、現在では8~12週間の内服治療で95%以上のウイルス排除ができるようになりました。副作用のほとんどないかつ極めて治療効果の高い治療法です。
当院でも積極的に治療し29名の患者さんに投与したところ、全員のウイルス排除ができました。
非アルコール性脂肪肝炎(NASH)
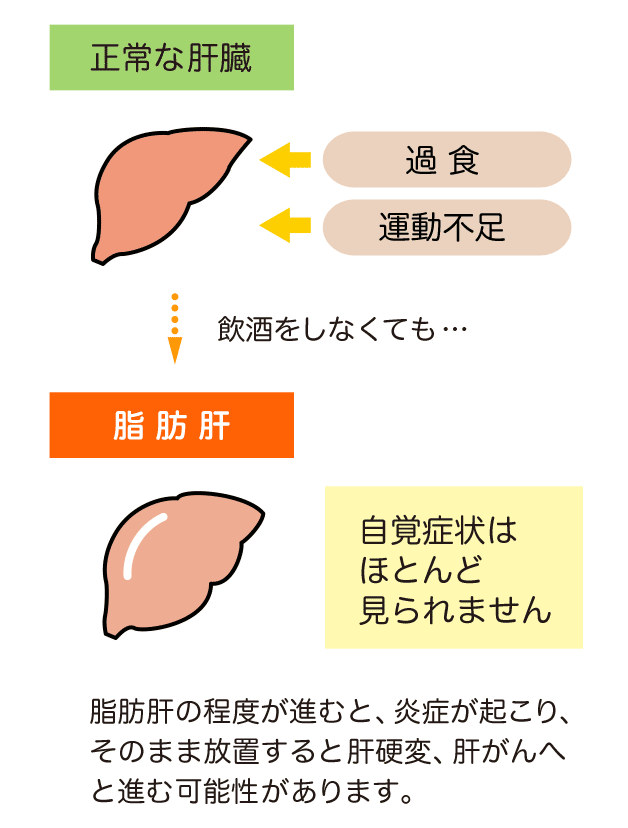
過食や運動不足が原因で脂肪肝となりますが、その程度が進むと肝臓に炎症が起こることがあります。
飲酒をしないにも関わらず肝臓に炎症が起こり、肝細胞が壊されて機能しなかったり、脂肪化が進んだりしている状態を非アルコール性脂肪肝炎(NASH)といいます。
NASHは、単なる脂肪肝と同じく自覚できる症状はほとんどありません。CTや超音波検査等の画像検査や血液検査だけでは脂肪肝かNASHか判断がつかないため、確定診断には、肝臓の一部を採取する肝生検が行われます。
NASHの治療はカロリーの摂りすぎに注意し、栄養バランスのよい食事を心がけ、適度な運動を取り入れることです。
NASHはそのまま放置すると将来的に肝硬変、肝がんへと進む可能性もあり注意が必要です。
原発性胆汁性胆管炎(PBC)
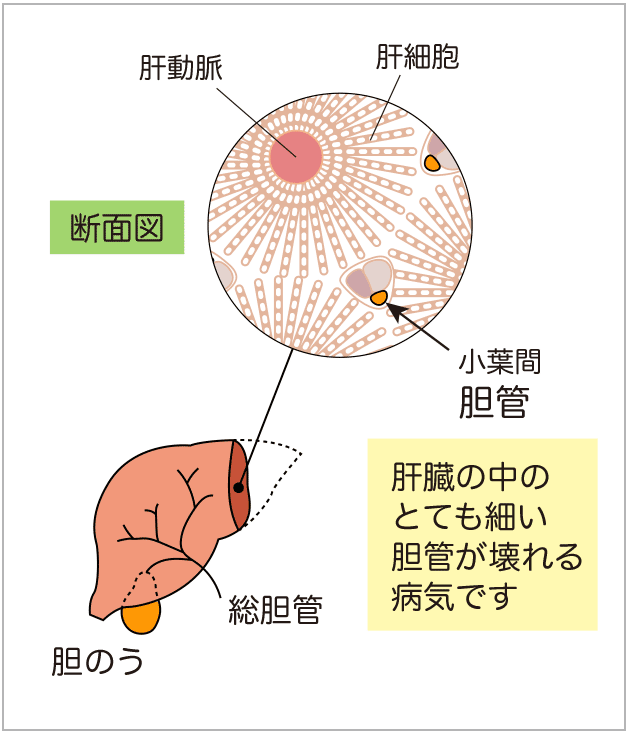
原発性胆汁性胆管炎という病気は、肝臓の中のとても細い胆管が壊れるという病気です。
肝臓の中のとても細い胆管が壊れるため、胆汁の流れが通常よりも少し滞ってしまい、血液検査をするとALPやγGTPなどが通常よりも高い数値になります。
さらに、血液の中に抗ミトコンドリア抗体(AMA)という物質が検出されるのがPBCの特徴です。
PBCと診断される患者さんは全国でおよそ50,000~60,000人と推定されますが、その数は年々増加しています。男女比は約1:7で中年以降の女性に多い病気です。
この病気の原因はまだわかっていませんが、胆管が壊れる原因として免疫反応の異常、すなわち、自己免疫反応が関与する「自己免疫疾患」であることが推測されています。
PBCはシェ-グレン症候群、関節リウマチ、慢性甲状腺炎等の他の自己免疫疾患が合併することがあります。
ウルソという薬に胆汁の流れを促進し病気の進行を抑える働きがあることがわかり、PBCに対してよく使われています。ウルソだけで十分に肝機能障害が改善しない場合、ベザフィブラートという薬も使われます。
これらの薬を飲み続けることによって、病気のない方と同じ天寿を全うすることが期待できます。
自己免疫性肝炎(AIH)
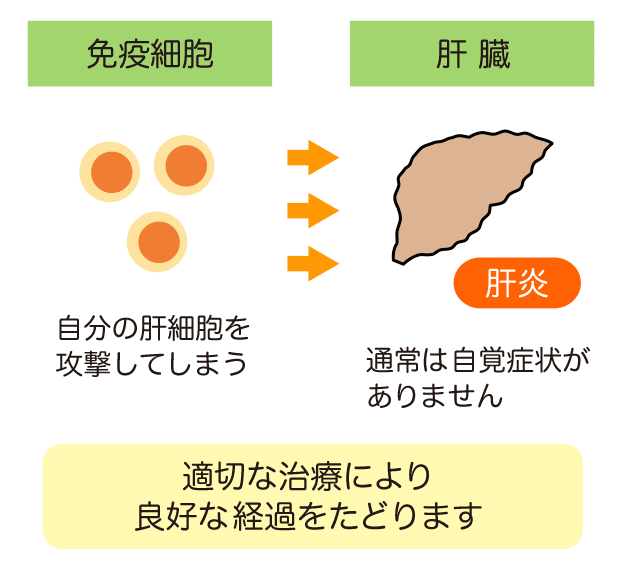
自己免疫性肝炎は、肝臓の肝細胞自身が障害される病気です。通常は自覚症状がなく、健診などで偶然発見されることが多いのですが、急性肝炎様に発症することもあります。
血液検査では、自己抗体(抗核抗体や抗平滑筋抗体)が陽性で免疫グロブリンが高値となります。全国で約10,000人程度の患者さんがいると推測されています。
男女比は1:6で女性に多く、特に50歳から60歳代の中年女性に多くみられます。何らかの遺伝的素因が関与していると考えられていますが、明確な原因遺伝子は確定していません。
治療には副腎皮質ステロイドが用いられます。ステロイドは中止すると再燃することが多いため少量を継続します。ウルソが副腎皮質ステロイドを減量する際に併用あるいは軽症例に単独で使用することがあります。
適切な治療が行われた場合、生存期間については一般人口と差を認めないといわれています。しかし、適切な治療が行われないと、肝硬変・肝不全へと進行します。
